Интрапульмональная перкуссионная вентиляция в сочетании с традиционной вентиляцией легких: сравнение режимов с контролем по объему и контролем по давлению
Guillaume Riffard, Julien Buzenet, Claude Guérin MD PhD
Описание проблемы: проведенные ранее сравнительные исследования предполагают, что использование интрапульмональной перкуссионной вентиляции (ИППВ) совместно с конвенциональной ИВЛ в режиме постоянной принудительной вентиляции с контролем по объему (VC-CMV) может приводить к динамической гиперинфляции. Мы решили проверить гипотезу, что использование режима постоянной принудительной вентиляции с контролем по давлению (PC-CMV) может защитить легкие. Методика: реанимационный аппарат ИВЛ подключается к конусному адаптеру аппарата ИППВ, который подсоединен к модели легкого (растяжимость = 30 мл/см вод. ст., сопротивление дыхательных путей = 20 см вод. ст./л/с). Мы измеряли дыхательный объем на вдохе (VTI), и давление в легких (Plung). Первоначально измерения проводились при выключенном аппарате ИППВ и ИВЛ в режиме VC-CMV или PC-CMV с целевым VTI = 500 мл. Для каждого режима выставлялись настройки времени вдоха (TI) 0,8 с или 1,5 с и ПДКВ 7 или 15 см вод. ст. Пробы повторялись с ИППВ с давлением 20 и 30 psi. Зависимыми переменными были изменение VTI (ΔVTI) и Plung при включенном и выключенном аппаратом ИППВ. Влияние на переменные режима ИВЛ (VC-CMV или PC-CMV) при различных значениях TI, ПДКВ и рабочего давления IPV проверялось методом дисперсионного анализа повторных измерений. Результаты: При TI= 0,8 с и 20 psi VTIбыл значимо выше в режиме VC-CMV, чем в PC-CMV. ПДКВ не повлиял на VTI. При TI= 1,5 с, ПДКВ = 7 см вод. ст. и 30 psi, ΔVTI(среднее ± SD) распределилась в пределах от -27 ± 25 до -176 ± 6 мл в режиме PC-CMV и от 258 ± 369 до 369 ± 16 мл в режиме VC-CMV. Соответственно, значения распределились в пределах от -15 ± 17 до -62 ± 68 мл в режиме PC-CMV и от 26 ± 21 до 102 ± 95 мл в режиме VC-CMV при При TI= 0,8 с, ПДКВ = 7 см вод. ст. и 20 psi. Сходные данные были получены и относительно Plung. Заключение: при использовании ИППВ дополнительно к конвенционнальной ИВЛ риск гиперинфляции при режиме VC-CMV выше, чем при PC-CMV. Мы рекомендуем использовать режим PC-CMV при применении ИППВ и регулировать настройки триггеров для того, чтобы избежать автотриггирования.
Ключевые слова: интрапульмональная перкуссионная вентиляция, непрерывная принудительная вентиляция с контролем по объему, сравнительное исследование, гиперинфляция, модель легкого, искусственная вентиляция легких. [Respir Care 2014;59(7):1116–1122. © 2014 Daedalus Enterprises]
Введение.
При интрапульмональной перкуссионной вентиляции воздух подается в дыхательные пути очень маленькими объемами (меньше, чем функциональное мертвое пространство легких) с высокой частотой, от 60 до 600 циклов/мин. Помимо этого, за счет подачи воздуха в дистальные отделы дыхательных путей ИППВ способствует мобилизации и выведению секрета, что впоследствии способствует: 1) улучшению мукоцилиарного клиренса; 2) улучшению диффузии кислорода и углекислого газа из крови в альвеолы и обратно; 3) увеличению объема и равномерности альвеолярной вентиляции; 4) потенциальному рекрутированию альвеол. Исследования с использованием методов трехмерной визуализации легких показывают, что у стабильных пациентов с ХОБЛ всего одна процедура ИППВ-терапии позволила уменьшить сопротивление легких и локально увеличить объем дыхательных путей. Как показывает обзор недавних исследований, ИППВ может использоваться либо в качестве единственного метода терапии у самостоятельно дышащих пациентов, либо совместно с конвенциональной ИВЛ. Было проведено пять одноцентровых рандомизированных контролированных исследований с разными аппаратами ИВЛ (Таблица 1). У пациентов с обострением ХОБЛ применение ИППВ ассоциировалось со значительным снижением потребности в ИВЛ, однако число интубаций осталось прежним. Для пациентов с трахеостомой, находящихся на ИВЛ, ИППВ ассоциируется с лучшей оксигенацией и более высоким максимальным статическим давлением на выдохе. У пациентов с ожоговыми поражениями, ИППВ по сравнению с ИВЛ с контролем по объему (VC-CMV) улучшила оксигенацию, но не повлияла на число дней без ИВЛ. Хотя однозначно эффекты ИППВ не доказаны, эта методика по-прежнему используется и приносит пациенту больше пользы, чем негативных последствий.
Проведенное ранее сравнительное исследование показало, что при использовании ИППВ совместно с конвенциональной ИВЛ существует риск баротравмы. Однако, в этом исследовании использовался режим ИВЛ с контролем по объему. Режим с контролем по давлению (VC-CMV) лучше подходит для использования с ИППВ, в свою очередь, об этом заявляет и производитель оборудования для перкуссионной вентиляции. Научное обоснование такой рекомендации основывается на самом механизме VC- или PC-вдоха, а также на том, как регулируется ПДКВ. Так как в литературе ранее не было представлено систематизированного сравнения VC- и PC-режимов в сочетании c ИППВ, мы провели подобное сравнительное исследование. Наша рабочая гипотеза состояла в том, что режим PC-CMV ассоциируется с более низким риском волюмотравмы, чем режим VC-CMV.
|
ЭКСПРЕСС-ОБЗОР.
Имеющиеся данные.
Новые данные, полученные в результате данного эксперимента. |
Методика.
Оборудование.
Наше оборудование было представлено следующими устройствами:
1. Аппарат перкуссионной вентиляции (IPV 2C с Фазитроном, Percussionaire Corporation, Сэндпойнт, Айдахо), которой ранее регулярно использовался одним из авторов (Guérin) в ОРИТ.
2. 5 реанимационных аппаратов ИВЛ, обозначенные латинскими буквами:
A. Avea, CareFusion, Сан-Диего, Калифорния;
B. Engström Carestation, GE Healthcare, Мэдисон, Висконсин;
C. Evita XL, Dräger, Любек, Германия;
D. NPB 840, Covidien, Мэнсфилд, Массачусетс;
E. Servo-i, Maquet, Уэйн, Нью-Джерси.
3. Тестовое легкое (TTL, Michigan Instruments, Гранд-Рапидс, Мичиган) с регулируемой растяжимостью и сопротивлением, а также портом для измерения давления непосредственно внутри легкого (Plung).
4. Система сбора данных, включающая двунаправленный линейный пневмотахометр (серия 3813, Hans Rudolph, Шони, Канзас) для измерения воздушного потока (V̇) и прямой коннектор (VBM Medizintechnik GmbH, Зульц-ам-Неккар, Германия) для измерения давления на входе в дыхательные пути (Pao). Пневмотахометр измерял линейную скорость потока в диапазоне 0–800 л/мин. Порты измерения V̇, Plung и Pao подсоединялись к пьезорезистивным преобразователям (BD Gabarit, Vogt Medical Vertrieb GmbH, Карлсруэ, Германия). Полученные сигналы усиливались и перенаправлялись к аналого-цифровому преобразователю (Biopac MP150, Biopac Systems,
Голета, Калифорния) и записывались с частотой дискретизации 200 Гц (AcqKnowledge, Biopac Systems).
Протокол.
Эксперимент с использованием каждого аппарата ИВЛ длился в течение 1 дня в условиях лаборатории при комнатной температуре в окружающем воздухе. Перед проведением измерений пьезорезистивные преобразователи были откалиброваны с использованием ротаметрического измерителя потока (Martin Médical, Лион, Франция) для V̇ и манометр (Fluke Corporation, Эверетт, Вашингтон) для Pao и Plung.
Настройки тестового легкого составили 30 мл/см вод.ст. – растяжимость и 20 см вод.ст./л/с – сопротивление. Инспираторные и экспираторные трубки ИВЛ-аппарата и устройства ИППВ были подключены к конусному адаптеру (Рис. 1). Адаптер был подключен к системе регистрации данных (Рис. 1). Для каждого аппарата измерения делались при включенном и выключенном (случайным образом) устройстве ИППВ. Использовались два уровня рабочего давления (20 и 30 psi) аппарата ИППВ, они чередовались в случайном порядке. Режимы VC-CMV и PC-CMV аппарата ИВЛ менялись в случайном порядке. Настройки режима VC-CMV: заполнение легких постоянным потоком, частота дыхания 15 вдохов/мин, целевой дыхательный объем 500 мл. Настройки режима PC-CMV были сделаны таким образом, чтобы достичь того же целевого объема в 500 мл. В обоих режимах параметр FiO2 составлял 0,21, нагреваемый увлажнитель был отключен, тепловлагообменные фильтры не использовались, триггер был настроен так, чтобы избежать автотриггирования (2–5 л/мин). В каждом режиме в случайном порядке проверялись следующие настройки: ПДКВ = 7 и 15 см вод. ст., TI= 0,8 и 1,5 с. Таким образом, изучались 4 комбинации ИВЛ и ИППВ: ИППВ выкл. + контроль по объему, ИППВ вкл. + контроль по объему, ИППВ выкл. + контроль по давлению, ИППВ вкл. + контроль по давлению. Помимо этого, 4 комбинации параметров TIи ПДКВ сочетались к каждой из этих первоначальных комбинаций (Рис. 2). Для каждого условия (то есть, каждой ячейки на Рисунке 2) сигналы V̇, Plung и Pao записывались на протяжении 10 дыхательных циклов после 1-минутного периода стабилизации.
Таблица 1.Значения ΔVTIи ΔPlung, Iи ΔPlung, Eпри установленном времени вдоха 1,5 с и рабочем давлении ИППВ = 30 psi, в режимах ИВЛ PC-CMV и VC-CMV с двумя разными уровнями ПДКВ.
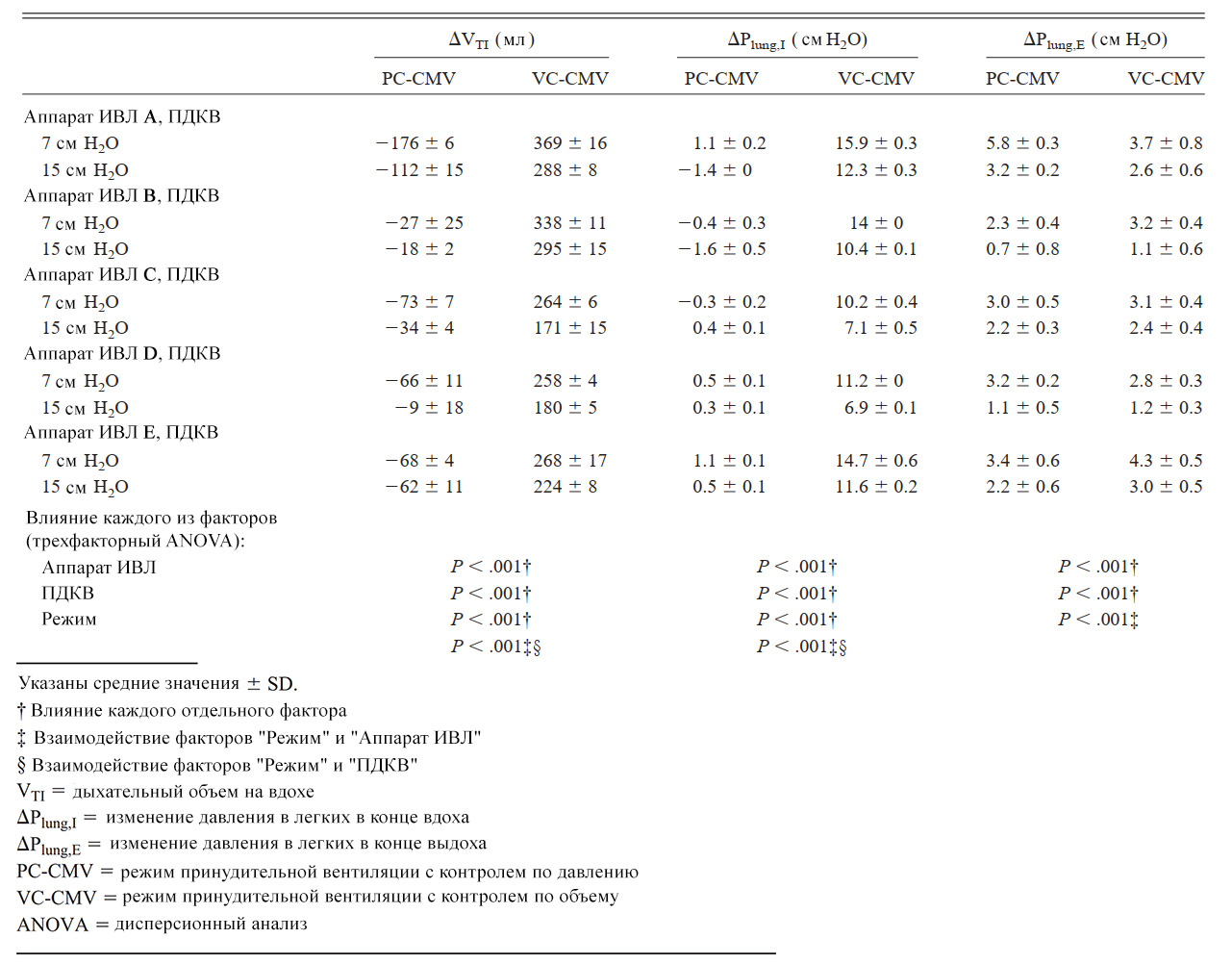
Рисунок 1. Схема экспериментальной установки настоящего исследования. ИППВ – аппарат интрапульмональной перкуссионной вентиляции. Plung – давление в легких, Pao– давление на входе в дыхательные пути.
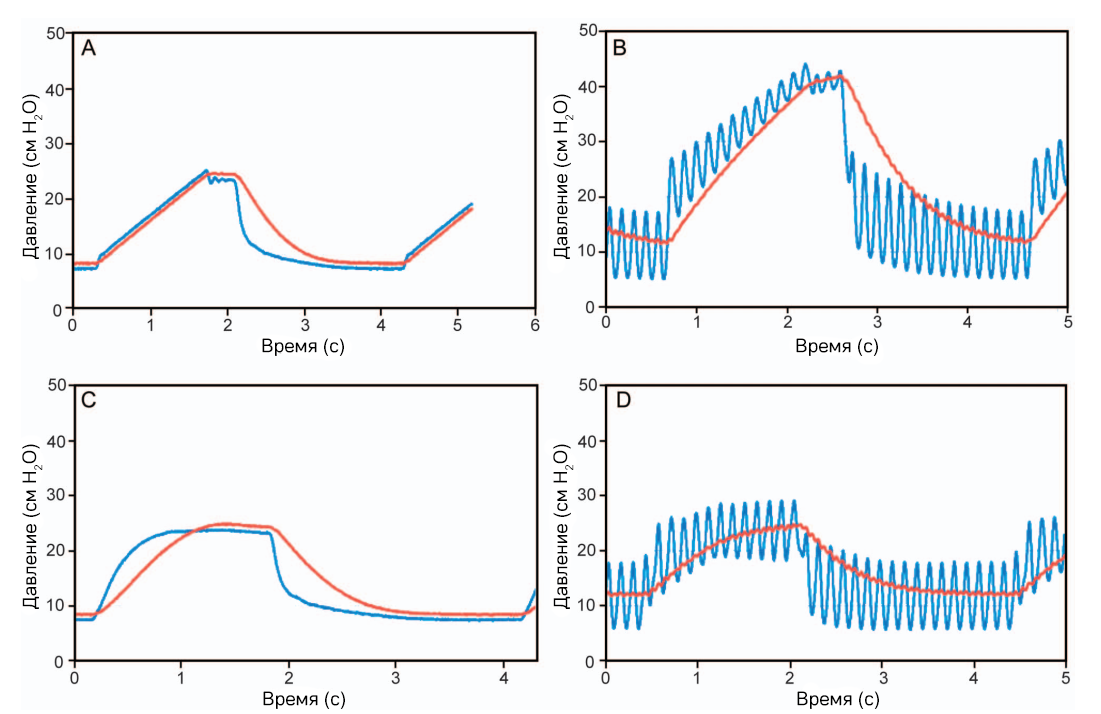
Рисунок 2. Схема дизайна исследования. ИППВ – интрапульмональная перкуссионная вентиляция. PC-CMV – режим принудительной вентиляции легких с контролем по давлению, VC-CMV – режим принудительной вентиляции легких с контролем по объему, TI – время вдоха, ПДКВ – положительное давление в конце выдоха.
Анализ полученных данных.
Для анализа были отобраны 3 последних дыхательных цикла (Рис. 3). Для каждого реанимационного аппарата ИВЛ было сгенерировано 24 комбинации настроек: 3 параметра рабочего давления ИППВ (0 при ИППВ выкл и 20 или 30 при ИППВ вкл) × 2 режима ИВЛ × 2 значенияTI×2 значения ПДКВ, с тремя повторениями, таким образом, всего 72 измерения. Значение дыхательного объема на вдохе (VTI) было получено путем цифрового интегрирования сигнала V̇. Первичным критерием оценки результата была разница VTI(ΔVTI) при параметрах рабочего давления ИППВ 20, 30 и 0 psi (ИППВ выкл). Отрицательное значение ΔVTIозначает, что VTIпри включенном аппарате ИППВ ниже, чем при выключенном. И наоборот,положительное значение VTIозначает, что VTIпри включенном аппарате ИППВ выше.
Вторичным критерием оценки результата были соответствующие разности пикового давления в легких в конце вдоха (Plung,I) и в конце выдоха (Plung,E) и среднего давления в дыхательных путях на протяжении всего дыхательного цикла. Интерпретация знака + или – для значений ΔPlung,I и ΔPlung,E такая же, как и для значений ΔVTI.
Статистический анализ.
Между собой сравнивались 4 пробы: TI = 0,8 с и 1,5 с, каждая при 20 и 30 psi рабочего давления ИППВ. В каждой из проб сравнивались значения зависимых переменных ΔVTI, ΔPlung,I и ΔPlung,Eв разных режимах вентиляции, с учетом взаимодействия с такими факторами, как тип аппарата ИВЛ и уровень ПДКВ (метод трехфакторного дисперсионного анализа).
Значения переменных ΔVTI, ΔPlung,I и ΔPlung,Eобозначались как среднее ± стандартное отклонение. Статистический анализ осуществлялся при помощи программы R2.9.0. Порог уровня значимости составил P < .05.
Результаты. 
Рисунок 3. Показатели давления на входе в дыхательные пути (синяя кривая) и давления в легких (красная кривая), полученные в режиме принудительной вентиляции с контролем по давлению (PC-CMV) или контролем по объему (VC-CMV) с включенным или выключенным аппаратом ИППВ. A: Режим VC-CMV с ИППВ выкл. B: Режим VC-CMV с ИППВ вкл. C: Режим PC-CMV с ИППВ выкл. D: Режим PC-CMV с ИППВ вкл. Параметры: время вдоха = 1,5 с, рабочее давление = 30 psi, ПДКВ = 7 см вод. ст.
TI = 1,5 с и рабочее давление = 30 psi.
Как и ожидалось, эффект факторов, которые мы рассматривали (режим ИВЛ, ПДКВ, аппарат ИВЛ) оказался наиболее значительным именно в этой части эксперимента, так как самое длительное TI и наибольшее рабочее давление ИППВ увеличило различия. В следствие чего, эти результаты представлены в первую очередь. Средние значения ΔVTIсистематически оказывались положительными в режиме VC-CMV и отрицательными в режиме PC-CMV (см. Таблицу 1). Таким образом, значение ΔVTIв режиме VC-CMV было значимо выше, чем в режиме PC-CMV. Величина различия ΔVTI в VC-CMV и PC-CMV режимах и абсолютное значение ΔVTI в режиме VC-CMV были клинически значимы при каждом аппарате ИВЛ и значении ПДКВ. Факторы аппарат ИВЛ и ПДКВ имели статистически значимое влияние на ΔVTI, как и их взаимодействие с фактором режима вентиляции.
Значение ΔPlung,I в режиме VC-CMV было значимо выше, чем в PC-CMV (Таблица 1). Величина различия ΔVTI в VC-CMV и PC-CMV режимах и абсолютное значение ΔPlung,Iв режиме VC-CMV были клинически значимы при каждом аппарате ИВЛ и значении ПДКВ. Факторы аппарата ИВЛ и ПДКВ имели статистически значимое влияние на ΔPlung,I, как и их взаимодействие с фактором режима вентиляции. Режим вентиляции имел значимое влияние на среднее давление в дыхательных путях. (См. дополнительные материалы на http://www.rcjournal.com.)
Фактор режима вентиляции не имел значимого влияния на ΔPlung,E, в отличие от факторов аппарата ИВЛ и ПДКВ. Было обнаружено статистически значимое взаимодействие факторов аппарата ИВЛ и режима вентиляции.
Другие комбинации параметров TI и рабочего давления.
ΔVTI в режиме VC-CMV была значимо выше, чем в режиме PC-CMV для остальных 3 комбинаций TI и рабочего давления ИППВ (0,8 с и 20 psi, 0,8 с и 30 psi, 1,5 с и 20 psi). (См. дополнительные материалы на http://www.rcjournal.com.) Факторы аппарата ИВЛ и ПДКВ имели значимое влияние на ΔVTI(за исключением комбинации TI= 0,8 с и рабочее давление = 20 psi). То же самое относится и к взаимодействию факторов режим вентиляции и аппарат ИВЛ, а также факторов режим вентиляции и ПДКВ.
Значения ΔPlung,I значимо различались в разных режимах вентиляции. (См. дополнительные материалы на http://www.rcjournal.com.) Некоторые из этих различий могут быть клинически значимы. Факторы аппарата ИВЛ и ПДКВ имели статистически значимое влияние на ΔPlung,I, при статистически значимом взаимодействии между факторами режима вентиляции и аппарата ИВЛ, а также режима и ПДКВ.
То же применимо и к ΔPlung,E, за исключением отсутствия взаимодействия факторов режима вентиляции и ПДКВ при TI= 1,5 с и рабочем давлении = 20 psi. (См. дополнительные материалы на http://www.rcjournal.com.) Как бы то ни было, различия между режимами ИВЛ для каждого ПДКВ и аппарата ИВЛ могут оказаться клинически не значимыми, за исключением тех случаев, когда рабочее давление ИППВ максимально. Режим вентиляции не имел значимого влияния на среднее давление в дыхательных путях при TI= 0,8 с и рабочем давлении в 20 psi. (См. дополнительные материалы на http://www.rcjournal.com.)
Обсуждение результатов.
Мы обнаружили, что при использовании ИППВ совместно с режимом вентиляции VC-CMV риск гиперинфляции легких в конце вдоха может быть выше, чем при ИППВ совместно с PC-CMV. Таким образом, наша рабочая гипотеза была подтверждена. Такой результат был предсказуем, исходя из базового понимания принципа работы ИВЛ в режиме VC-CMV и PC-CMV (кратко описано далее).
Динамическое уравнение для респираторной системы «аппарат ИВЛ – пациент» – подходящий инструмент для лучшего понимания взаимоотношения между ИВЛ и ИППВ:
PRS = Pmus + Pvent = EV + RRSV̇ (1)
Где PRS – общее давление, производимое к респираторной системе, Pmus – давление, созданное при сокращении дыхательных мышц, Pvent – давление аппарата ИВЛ, E – упругость дыхательной системы, V – изменение объема легких относительно объема легких в конце выдоха, RRS – сопротивление дыхательной системы. У парализованного пациента под седацией Pmus= 0, и следовательно, PRS равняется Pvent.
Когда используется режим VC-CMV, контролируется параметр потока аппарата ИВЛ, но не давления (которое зависит от растяжимости и сопротивления легких), следовательно, применение ИППВ (дополнительного источника потока) должно влиять на доставленный VTI: чем выше поток, тем выше VTI, тем выше давление. Если применить ИППВ совместно с ИВЛ в режиме VC-CMV, возникнут трудности с измерением и регулировкой аппаратом ИВЛ подаваемого VTI. В особенности это справедливо, если источник потока находится после клапана вдоха. В действительности, как показало это исследование, аппараты ИВЛ не могли отрегулировать объем.
В режиме PC-CMV контролируется давление аппаратного вдоха (Pvent в уравнении 1), но не VTI и поток (которые зависят от растяжимости и сопротивления легких), следовательно, применение ИППВ (дополнительного источника потока) не окажет влияния на Pvent, но повлияет на поток и доставленный VTI. В действительности, как было обнаружено в данном исследовании, добавление ИППВ уменьшает поток и доставленный VTI. При подключении аппарата ИППВ к ИВЛ в режиме PC-CMV аппарат ИВЛ будет пытаться поддерживать заданное давление (Pvent в уравнении 1). Таким образом, дополнительные поток и давление в дыхательном контуре заставят аппарат ИВЛ снизить поток для поддержания Pvent; доставленный VTI также снизится.
Изменения VTIиPlung,I
В режиме VC-CMV величина абсолютного изменения VTI и Plung,Iстабильно возрастала при повышении TIи рабочего давления. И наоборот, в режиме PC-CMV изменение VTI было отрицательным, это же справедливо для Plung,I, за исключением нескольких редких случаев: чем дольше TI, тем дольше воздействие V̇ и, следовательно, дольше воздействие факторов, рассмотренных выше.
Риск гиперинфляции в конце фазы вдоха при использовании режима VC-CMV выше, чем в PC-CMV, следовательно, при совместном использовании ИППВ и ИВЛ следует выбирать режим с контролем по давлению. Мы обнаружили статистически значимые различия между 5 протестированными нами аппаратами ИВЛ, однако, вероятно, эти различия не имеют клинической значимости. Как бы то ни было, мы обнаружили, что при использовании аппарата A совместно с ИППВ существует риск ухудшения альвеолярной вентиляции и спадения альвеол, в особенности при самом продолжительном TI и самом высоком рабочем давлении ИППВ.
В одном из исследований, проведенных ранее (Tsuruta et al.), ИППВ на фоне ИВЛ в режиме PC-CMV применялась для терапии 10 пациентов с ожирением, у которых наблюдались стойкие компрессионные ателектазы и гипоксемия после перенесенных операций на органах брюшной полости. Показатель PaO2/FiO2 вырос с 189 ± 63 до 243 ± 67 мм рт.ст. в течение 3 часов после начала ИППВ, и улучшение сохранялось более суток. Как показала компьютерная томография легких, проведенная через 24 после ИППВ, задние отделы легких, в которых до проведения ИППВ были обнаружены ателектазы, снова вентилировались. Можно предположить, что улучшению оксигенации способствовало рекрутирование легких с помощью ИППВ. Данное исследование не было контролируемым, из-за чего полученные результаты могут быть объяснены и другими факторами (например, спонтанное разрешение ателектазов со временем). Другой автор (Dellamonica et al.) настаивает на том, что полученные результаты могут быть связаны с увеличением объема легких. Полученные нами данные показывают, что это не является причиной, поскольку VTI не увеличивался при использовании ИППВ совместно с ИВЛ в режиме PC-CMV.
Изменения Plung,E
В этой работе мы не использовали ПДКВ равное нулю. Это решение основано на результатах предыдущих исследований и рекомендациях производителя оборудования (http://www.percussionaire.com/A50474-2alog.asp). Как только была начата ИППВ, Plung,Eсистематически увеличивалось в любом режиме ИВЛ, со статистически (но, вероятно, не клинически) значимой разницей между VC-CMV и PC-CMV. Для комбинации TI = 1,5 с и рабочее давление = 30 psi (см. Таблицу 1) режим ИВЛ не оказал статистически значимого влияния на изменения Plung,E. Вероятно, причина этого в высоко заданном параметре эластичности легких, что могло минимизировать увеличение Plung,E. Различия по Plung,Eмежду аппаратамиИВЛ были статистически, а также клинически значимы. В частности, аппарат A ассоциировался с самым высоким значением ΔPlung,Eв режиме PC-CMV.
Мы обнаружили, что выбранный режим ИВЛ не оказывал влияния на ПДКВ. Причина в том, что ПДКВ создается регулировкой давления. Таким образом, аппарат ИВЛ сбросит давление до заданного значения ПДКВ и будет стремиться удерживать давление на том же уровне. Следовательно, ИППВ-колебания приведут к снижению Pvent для поддержания того же ПДКВ. Таким образом, исследование нескольких значений ПДКВ не дало четкого результата.
Клинические аспекты.
Полученные данные дают основания для следующих рекомендаций: при использовании ИППВ совместно с ИВЛ следует выбирать режим ИВЛ с контролем по давлению (а не объему) и TI = 0,8 с. Читатель должен иметь в виду, что, если к конвенциональной ИВЛ добавляется ИППВ, мониторинг подаваемого объема будет нерелевантен. Это оказалось справедливо для всех 5 моделей вентилятора, которые мы использовали в данном эксперименте.
Ограничения.
Главное ограничение данного исследования состоит в том, что оно проводилось in vitro, таким образом, его результаты не могут быть напрямую применимы к пациентам. В частности, данный тип исследования не может оценить влияние протестированных комбинаций параметров на гемодинамику. Другим недостатком является то, что значения растяжимости и сопротивления тестового легкого были одинаковыми на протяжении нашего исследования. Однако известно, что давление и объем, подаваемые аппаратом ИППВ, зависят от изменений растяжимости и сопротивления легочной ткани.
В заключение следует отметить, что, как было предположено в данном исследовании, когда триггер реанимационного аппарата ИВЛ настроен так, чтобы избежать автотриггирования, при использовании ИППВ совместно с конвенциональной ИВЛ следует выбирать режим PC-CMV.
